Ratgeber & Informationen
Was Sie bei unklarem Pap-Abstrich tun können
Vorsorgen statt sorgen
Jede Frau kann die Angebote zur Krebsfrüherkennung des Gebärmutterhalses regelmäßig wahrnehmen. Im Rahmen dieser Vorsorge führen Frauenärztinnen bzw. Frauenärzte einen Abstrich am Gebärmutterhals durch. Frauen zwischen 20 und 34 Jahren können jährlich einen zytologischen Abstrich des Gebärmutterhalses, auch Pap-Test genannt, in Anspruch nehmen. Der Pap- Test ist nach dem griechischen Arzt und Entwickler George Papanicolaou benannt.
Seit dem 01.01.2020 wird Frauen ab 35 Jahren der Pap-Test alle drei Jahre zusammen mit einer Untersuchung auf humane Papillomviren angeboten (HPV-Test).
Für beide Tests werden einzelne Zellen beispielsweise mit einem kleinen Bürstchen vom Gebärmutterhals (auch Zervix genannt) entnommen. Schmerzen verursacht diese Entnahme in der Regel nicht. Das Abstrichmaterial wird entweder auf einem Objektträger abgerollt oder in einem dazugehörigen Behälter ausgewaschen und in einem Labor auf Zellveränderungen untersucht. Die mikroskopische Begutachtung der entnommenen Zellen macht ein darauf spezialisierter Arzt (Zytologe).
Das Erscheinungsbild wird in Befundgruppen von römisch eins bis römisch fünf eingeteilt. Damit können Frauenärzte den Zustand des Gewebes am Gebärmutterhals einschätzen.
Jährlich erhalten in Deutschland über 200.000 Frauen die Nachricht, dass bei ihrer Krebsvorsorgeuntersuchung ein Befund aus der Gruppe Pap III oder Pap IIID vorliegt.1
- 1Marquardt et al. Jahresstatistik Zervix Zytologie 2015, Der Frauenarzt 2017
Befundgruppen beim Pap-Test
- Iunauffällige und unverdächtige Befunde
- IIleichte Zellveränderungen, kein Verdacht auf Krebsvorstufen oder Krebs.
- IIIunklare bzw. zweifelhafte Befunde
- IIIDZellveränderungen liegen vor. Dabei kann es sich um Entzündungen oder Krebs-Vorstufen handeln.
- IVKrebsvorstufen, Krebs im Frühstadium oder Krebs sind möglich
- VMalignome (bösartige Tumore)
Bei einem auffälligen oder inklaren Befund wird die Patientin informiert.
Das bedeutet Pap III und Pap IIID
Der Befund Pap III oder Pap IIID bedeutet nicht, dass die betroffene Frau an Krebs erkrankt ist. Die Zellen sind jedoch verändert im Vergleich zum Normalzustand. Bei dem Befund Pap III ist unklar, ob eine Krebsvorstufe sichtbar ist oder es sich lediglich um eine Entzündung handelt. Bei einem Befund Pap IIID sind die Zellen eindeutig verändert. Dieser Zustand wird auch als "Dysplasie" bezeichnet. Daher wird der Befund Pap III in diesem Fall um den Buchstaben „D“ ergänzt: also Pap IIID.2
- 2Griesser et. al. Münchner Nomenklatur III. Der Frauenarzt 2013: 11, 1042-1048
Ein auffälliger Befund ist keine Krebsdiagnose. Für Gewebeveränderungen können Entzündungen am Gebärmutterhals verantwortlich sein.
Aktiv werden statt abwarten
Bei Befunden Pap III oder Pap IIID finden in der Regel innerhalb von 3 bis 6 Monaten weitere ärztliche Kontrollen statt. In vielen Fällen bilden sich die Zellveränderungen wieder zurück. Deshalb ist eine Wartezeit zwischen verschiedenen Untersuchungen oft sinnvoll. Diese Wartezeit kann für Frauen jedoch sehr belastend sein.
Während dieser Zeit können Sie aber auch selbst aktiv werden und die Rückbildung der Zellveränderungen mit der Anwendung von DeflaGyn® unterstützen.
Weitere Informationen zu DeflaGyn® und der Anwendung des Medizinprodukts finden Sie weiter unten auf dieser Seite.


HPV steht für humane Papillomviren. Die meisten Menschen infizieren sich im Laufe ihres Lebens mit HP-Viren. Trotzdem wirkt sich die Infektion nur bei einem geringen Anteil der Betroffenen ernsthaft auf die Gesundheit aus.
HPV als Risikofaktor für Gebärmutterhalskrebs
Frauen zwischen 20 und 34 Jahren können jährlich einen sogenannten Pap-Test in Anspruch nehmen. Der Pap-Test ist nach dem griechischen Arzt und Entwickler George Papanicolaou benannt. Frauen ab 35 Jahren wird die Krebsfrüherkennung alle drei Jahre zusammen mit einer Untersuchung auf humane Papillomviren angeboten (HPV-Test).
Bei Patientinnen ab 35 Jahren erfolgt im Rahmen der Krebsvorsorge zusätzlich zur Zytologiekontrolle ein HPV-Test, da eine Infektion mit humanen Papillomviren (HPV) langfristig dazu beitragen kann, dass es zur Entwicklung von Gebärmutterhalskrebs kommen kann. Hier geht es vor allem um die sogenannten Hochrisiko- Typen von HPV (z. B. HPV 16 und HPV 18), die für bösartige Zellveränderungen verantwortlich sein können. Ein Nachweis von HPV weist daher auf ein erhöhtes Risiko für Zellveränderungen hin. Der Test wird mit einem Teil des normalen Zellabstrichs durchgeführt.
Humane Papillomviren werden über direkten Kontakt von Mensch zu Mensch – am häufigsten durch Geschlechtsverkehr – übertragen. Die Viren dringen über Mikroverletzungen der Haut beziehungsweise Schleimhaut in den Körper ein3
- 3RKI Ratgeber Humane Papillomviren. Stand: 28.06.2018. Abrufbar unter: https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_HPV.html (Letzter Aufruf 27.01.2020).
- Rauchen
- Viele Schwangerschaften und Geburten
- Infektionen im Genitalbereich mit anderen sexuell übertragbaren Erkrankungen (z.B. Herpes simplex, Chlamydien)
- Frühe sexuelle Aktivität
- Hohe Anzahl an Sexualpartnern
- Immunschwäche
Weitere Risikofaktoren für Gebärmutterhalskrebs
Infektionen mit HPV sind sehr häufig, doch nur ein kleiner Teil der infizierten Frauen erkrankt an Gebärmutterhalskrebs. Die hier aufgeführten weitere Risikofaktoren können dabei eine Rolle spielen.
Der aktuelle Stand der Forschung zeigt, dass die Genetik, also die Vererbung eines Risikos für Gebärmutterhalskrebs innerhalb der Familie, eine untergeordnete Rolle spielt.4
- 4DKFZ, Gebärmutterhalskrebs: Ursachen und Risikofaktoren. Stand: 18.04.2018. Abrufbar unter: https://www.krebsinformationsdienst.de/tumorarten/gebaermutterhalskrebs/ risikofaktoren.php (Letzter Aufruf: 27.01.2020).
Die Ständige Impfkommission am Robert Koch-Institut (STIKO) empfiehlt, Mädchen gegen HPV zu impfen, vorrangig im Alter von 9 bis 14 Jahren.5 Bis zum Alter von 17 Jahren kann die Impfung nachgeholt werden. Die Kosten für die Impfung werden in diesen Fällen von den gesetzlichen Krankenkassen übernommen. Auch geimpfte Frauen sollten die Vorsorgeangebote wahrnehmen, da eine Impfung zwar das Risiko für bösartige Zellveränderungen am Gebärmutterhals senken, jedoch nicht ausschließen kann.
Seit 2018 wird die Impfung auch für Jungen im Alter zwischen 9 und 17 Jahren empfohlen.5 Die STIKO ist aufgrund einer mathematischen Modellierung6 davon überzeugt, dass sich durch die HPV-Impfung von Jungen langfristig tausende von Krebserkrankungen zusätzlich vermeiden lassen.
In Deutschland erkranken laut Robert Koch-Institut jedes Jahr etwa 4.600 Frauen an Gebärmutterhalskrebs. Bei fast 100 Prozent dieser Tumore sind HPV-Infektionen ursächlich verantwortlich.7
Kondome reduzieren das Risiko einer Ansteckung mit HPV (humane Papillomviren), auch wenn sie keinen vollständigen Schutz bieten.
- 5RKI, Epid Bull 24/2019. Abrufbar unter: https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2019/Ausgaben/24_19.pdf?__blob=publicationFile (Letzter Aufruf: 27.01.2020).
- 6RKI, Anlage zum Epid Bull 26/2018. Abrufbar unter: https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2018/Ausgaben/26_18_Anlage.pdf?__blob=publicationFile (Letzter Aufruf: 27.01.2020).
- 7Pressemitteilung des Robert Koch-Instituts. Stand: 28.06.2018. Abrufbar unter: Robert Koch-Institut, https://www.rki.de/DE/Content/Service/Presse/Pressemitteilungen/2018/07_2018.html (Letzter Aufruf: 27.01.2020).
Der Befund Pap III oder Pap IIID bringt Wartezeit bis zum nächsten Untersuchungstermin mit sich. Diese Zeit können Sie aktiv nutzen. Die Anwendung von DeflaGyn® kann die Zellveränderungen am Gebärmutterhals positiv beeinflussen und somit die Befunde der folgenden Untersuchung verbessern.
DeflaGyn® ist ein verschreibungspflichtiges Set von Medizinprodukten, bestehend aus Vaginalgel und Einmalapplikatoren. DeflaGyn® sollte 3 Monate lang einmal täglich angewendet werden. Die Kosten werden in der Regel nicht von den Krankenkassen übernommen.


Die Wirksamkeit von DeflaGyn® wurde unter anderem in einer Studie mit über 200 Frauen, die einen auffälligen Zell-Abstrich hatten, untersucht.8 100 Frauen wendeten DeflaGyn®;-Vaginalgel über 3 Monate hinweg an (aktive Gruppe), während bei den anderen Studienteilnehmerinnen keine Behandlung erfolgte (Vergleichsgruppe). Vor und nach der Behandlung, sowie nach weiteren 3 Monaten, in denen keine Behandlung stattfand, erfolgte bei jeder Teilnehmerin ein Zellabstrich, um die Veränderungen zu untersuchen. In der aktiven Gruppe hatten die Teilnehmerinnen nach 6 Monaten in 62 % der Fälle einen unauffälligen Befund, während dies nur bei 16 % der Teilnehmerinnen der Kontrollgruppe der Fall war. Es wurde so gezeigt, dass die Anwendung von DeflaGyn® die Zellveränderungen positiv beeinflussen und dadurch zu verbesserten Befunden der Krebsvorsorge beitragen kann.
Veränderung im Zell-Befund bei der dreimonatigen Anwendung von DeflaGyn® im Vergleich zu reinem Warten
(n=100)
(n=100)
(n=94)
(n=106)
(n=106)
(n=105)
Die Anwendung von DeflaGyn® kann Ihnen die Wartezeit erleichtern, da Sie aktiv etwas dafür tun, um Ihre Situation zu verbessern.
Mit der Behandlung kann der Befund der anstehenden Kontrolluntersuchung positiv beeinflusst werden.
DeflaGyn® ist einfach anzuwenden und gut verträglich.
Bei 62 % der Frauen in der behandelten Gruppe kam es nach der Anwendung von DeflaGyn® zur kompletten Ausheilung der Zellveränderungen.
- 8Mueller A et al., IJMDAT 2020; eingereicht zur Publikation
Für eine wirksame Behandlung mit DeflaGyn® ist eine dreimalige Serie mit je 28 Anwendungen
zu empfehlen. Je nach Ihrer Lebenssituation pausieren Sie zwischendurch ein paar Tage:

Nach jeweils 28 Behandlungstagen wird eine Therapiepause von 3 Tagen eingelegt. Danach wird die Therapie für weitere 28 Tage fortgesetzt.

Während der Menstruationsblutung wird das DeflaGyn® Vaginalgel nicht angewendet (etwa 3 bis 5 Tage/Zyklus). Eine zusätzliche Pause von 3 Tagen ist nicht erforderlich, da die Therapiepause bereits während der Menstruationsblutung stattgefunden hat.
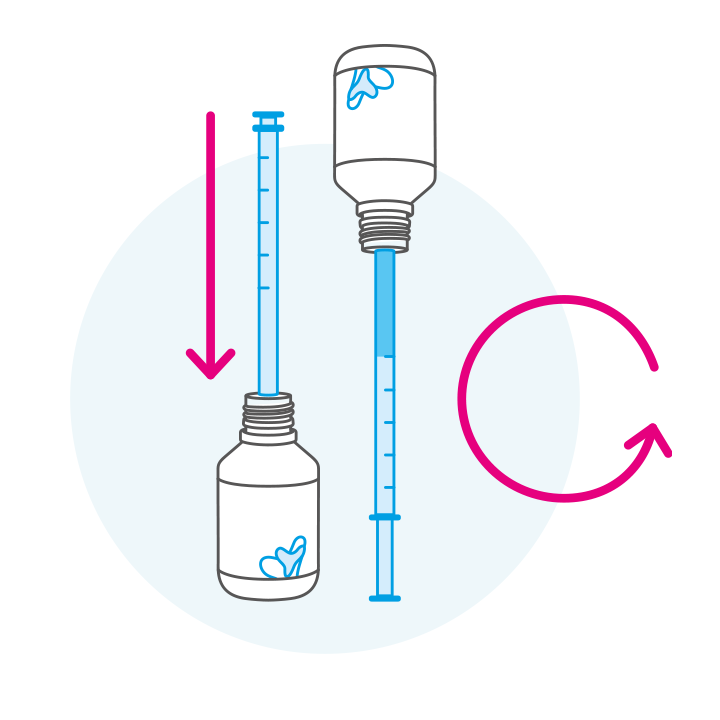
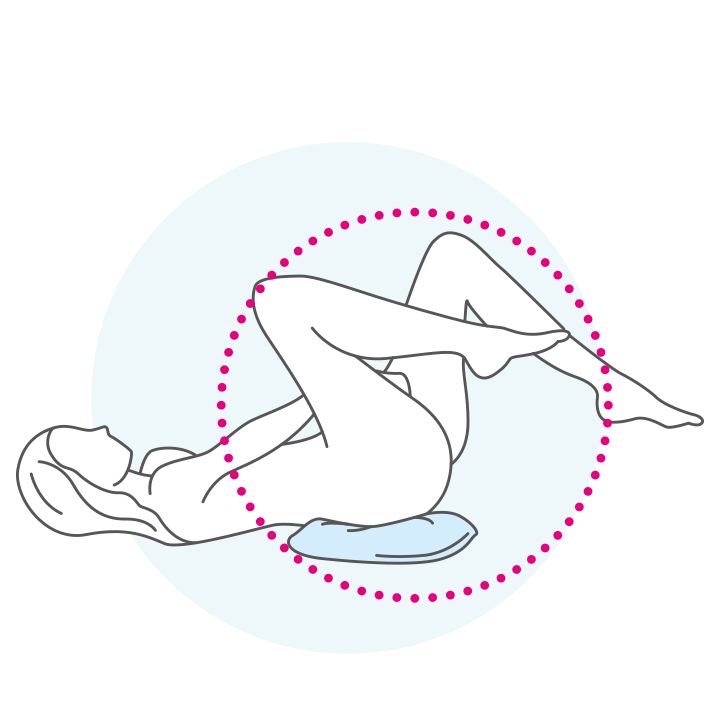
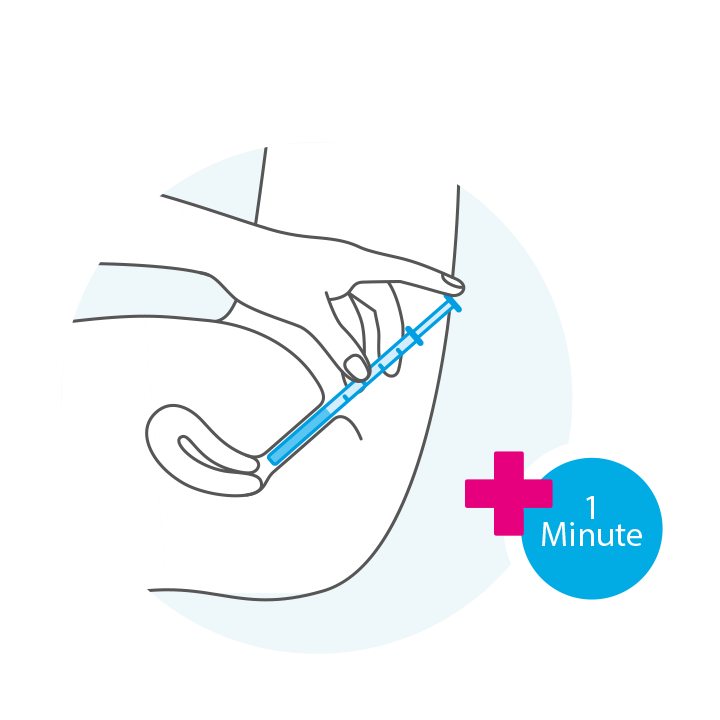
DeflaGyn® sollte kühl (nicht über 25° C) gelagert werden. Die folgenden Schritte zeigen die einfache Anwendung. Der beste Zeitpunkt ist vor dem Schlafen, da sich das Gel dann optimal verteilt.
Bitte lesen Sie vor Anwendung sorgfältig die Gebrauchsinformation. Bei Fragen wenden Sie sich bitte an Ihre Frauenärztin oder Ihren Frauenarzt.
TIPP: Routine ist wichtig, um eine optimale Wirksamkeit zu erreichen. Lassen Sie sich regelmäßig mit Ihrem Wecker oder Smartphone erinnern und wenden Sie DeflaGyn® für drei Monate an.
Das Vorgehen bei der Abklärung zur Früherkennung von Gebärmutterhalskrebs wird in der Richtlinie9 des Gemeinsamen Bundesausschusses für organisierte Krebsfrüherkennungsprogramme detailliert beschrieben.
Die Richtlinie sieht eine Scheidenspiegelung vor, falls Zellveränderungen am Gebärmutterhals über einen längeren Zeitraum bestehen bleiben oder die Befunde sich verschlechtern und ggfs. ein positiver HPV-Test vorliegt.
Bei der Scheidenspiegelung (Kolposkopie) betrachtet der Arzt/die Ärztin den äußeren Muttermund mit einer Art Mikroskop. Um Veränderungen besser sichtbar zu machen, kann das Gewebe zusätzlich mit verschiedenen Flüssigkeiten betupft werden. Dafür werden in der Regel verdünnte Essigsäure oder eine Iodlösung verwendet:
Verändertes Gewebe erscheint dann anders als gesundes. Die Untersuchung ist in der Regel schmerzlos. Das entnommene Gewebe wird in einem speziellen Labor untersucht. Die Befunde der Biopsie werden ebenfalls in bestimmte Kategorien eingeteilt: CIN 1, CIN 2 und CIN 3.
Kolposkopien können Frauenärzte oft selber in der Praxis durchführen. Je nach Situation überweisen sie Ihre Patientinnen für Kolposkopien und Biopsien aber auch in spezielle Einrichtungen, die sog. Dysplasiezentren. Diese haben sich auf Untersuchung und Behandlung von Krebsvorstufen am Gebärmutterhals spezialisiert.
CIN ist die englische Abkürzung von „cervical intraepithelial neoplasie“, zu deutsch „zervikale intraepitheliale Neoplasie“.
Es handelt sich um leichte bis mittelschwere Veränderungen des Gewebes. Sie gelten als Krebsvorstufe oder oberflächliche Tumore, die noch nicht über die oberste Zellschicht hinaus in tiefere Gewebeschichten vorgedrungen sind.
- CIN 1leichte Form der Zellveränderung
- CIN 2mittelschwere Form der Zellveränderung
- CIN 3fortgeschrittene Form der Zellveränderung
Bei weit fortgeschrittenen Zellveränderungen bzw. bei Vorliegen von Krebsvorstufen am Gebärmutterhals kann es notwendig sein die betroffenen Areale chirurgisch zu entfernen. Diese Behandlung wird als Konisation bezeichnet.
Der Eingriff dauert normalerweise nicht länger als 15 Minuten und wird mit einer Kurznarkose durchgeführt. Zur genauen Untersuchung wird das entfernte Gewebe zur feingeweblichen Untersuchung in ein Labor geschickt. Der Befund liegt nach wenigen Tagen vor. Je nach Befundergebnis erfolgen dann individuelle Therapien.
Im Normalfall werden Frauen auch nach einer Konisation problemlos schwanger und können Kinder bekommen.
Weitere Informationen rund um spezielle Dysplasiesprechstunden:
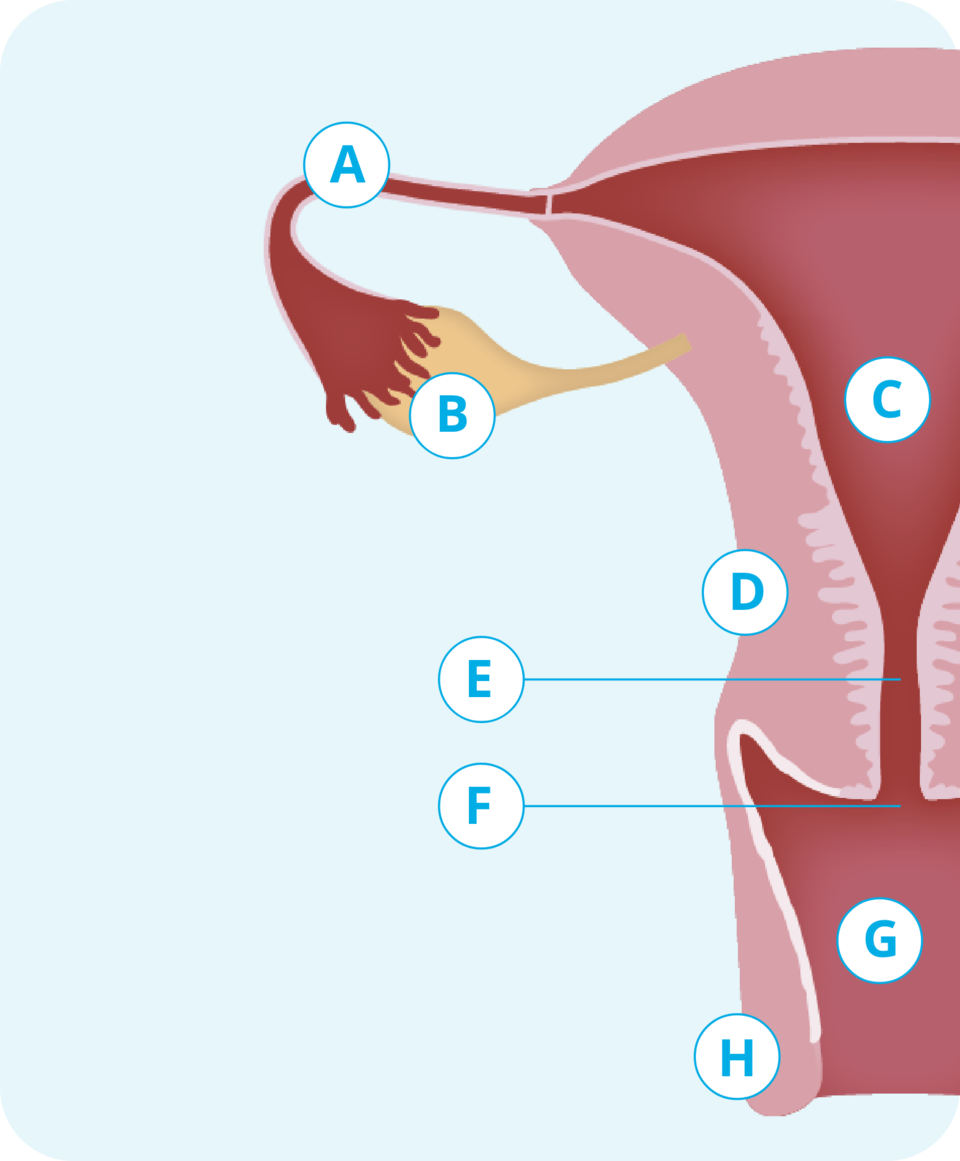
- AEileiter (Tuba uterina)
- BEierstock (Ovar)
- CGebärmutterhöhle (Uterus)
- DUteruswand
- EGebärmutterhals (Zervix)
- FMuttermund (Portio vaginalis)
- GScheide (Vagina)
- HÄußerer Genitalbereich (Vulva)
Abstrich
Sanfte Entnahme von Zellen mithilfe eines kleinen Bürstchens, Wattestäbchens oder Spatels
Antioxidativ
Verlangsamt oder verhinder eine Oxidation und schützt so den Organismus vor oxidativem Stress (siehe unten)
Biopsie
Entnahme von Gewebe
CIN
Zervikale intraepithiale Neoplasie, krankhafte Veränderungen der Schleimhaut am Gebärmutterhals (Krebsvorstufe)
DeflaGyn®
Medizinprodukte-Set, bestehend aus Vaginalgel und Einmalapplikatoren zur positiven Beeinflussung von Zellveränderungen am Gebärmutterhals
Dysplasie
Veränderungen von Zellen oder Geweben, die sich noch zurück bilden können (keine Krebsdiagnose)
HPV
Humane Papillomviren, die Gebärmutterhalskrebs auslösen können
Kolposkopie
Nicht schmerzhafte Spiegelung der Scheide zur Untersuchung und zur Entnahme von Oberflächengewebe am Gebärmutterhals
Konisation
Opeation zur Entfernung von Gewebe am Gebärmutterhals
Krebsvorsorge
Gynäkologische zytologische Untersuchung, um Zellveränderungen frühzeitig zu erkennen
Krebsfrüherkennung
Wenn ein Tumor gefunden wird, der noch sehr klein ist. Die Behandlung ist dann einfacher und die Heilungschancen besser.
Oxidativer Stress
Wird ausgelöst durch einen zu hohen Anteil freier Radikale im menschlichen Körper, dadurch kann es zu Zellschädigungen kommen
Pap-Test
Damit wird ein Abstrich vom Gebärmutterhals und Muttermund auf veränderte Zellen untersucht
Regression
Rückbildun; hier Verbesserung des Gewebezustandes
Remission
(auch Spontanremission), Abheilung der Zellveränderungen
Zervix
Lateinisch für Gebärmutterhals - verbindet die Gebärmutter mit der Scheide
Zytologie-Labor
Auf die Beurteilung von Gewebezellen spezialisiertes Labor
-
Kann ich DeflaGyn® in der Schwangerschaft anwenden?
Es gibt keine Untersuchungen zur Anwendung von DeflaGyn® während der Schwangerschaft. Deshalb wird die Anwendung nicht empfohlen, bzw. kann nur nach Rücksprache mit Ihrer Frauenärztin/Ihrem Frauenarzt erfolgen.
-
Ist DeflaGyn® vegan?
Ja, das Vaginalgel ist vegan.
-
Was muss ich bei der Anwendung von DeflaGyn® beachten?
Die gleichzeitige Anwendung von DeflaGyn® und Produkten, welche in der Vagina verbleiben (z. B. Vaginalringe zur Verhütung), kann die Wirksamkeit dieser Produkte einschränken. Bitte lesen Sie vor Anwendung von DeflaGyn® dieGebrauchsinformation.
-
Soll ich während der Anwendung Slipeinlagen verwenden?
Bei Bedarf sollten Sie Slipeinlagen verwenden. Das eingeführte Gel kann nach der Anwendung teilweise ausfließen. Das Gel kann durch eine chemische Veränderung leicht rötlich aussehen und Ihre Unterwäsche verfärben. Diese Verfärbung ist harmlos und auswaschbar.
-
Kann ich die Applikatoren mehrfach verwenden?
Die Applikatoren von DeflaGyn® dürfen aus Hygienegründen nur einmal verwendet werden. Nehmen Sie auf Reisen immer ausreichend Applikatoren mit ins Gepäck.
-
Wie entsorge ich die gebrauchten Applikatoren?
Die Applikatoren des DeflaGyn® Medizinprodukte-Set bestehen aus Polyethylen. Sie sind vollständig recycelbar und können über den Plastik-Müll entsorgt werden. Da das DeflaGyn® Vaginalgel wasserlöslich ist, können die gebrauchten Applikatoren vor dem Entsorgen optional mit warmem Leitungswasser gespült werden.
-
Kann ich mit DeflaGyn® in den Urlaub oder auf Reisen gehen?
Die Anwendung von DeflaGyn® ist einfach und kann auch unterwegs erfolgen. Die Flasche hat ein Volumen von 150 ml und darf damit bei Flugreisen nicht ins Handgepäck. DeflaGyn® sollte bei Raumtemperatur (max. 25 °C) gelagert werden.
-
Darf ich mich körperlich betätigen, Sport machen und Geschlechtsverkehr haben?
Körperlich haben Sie keine Einschränkungen unter der Anwendung von DeflaGyn®. Zur Schwangerschaftsverhütung sollten jedoch keine Vaginalringe angewendet werden. Kondome sind zur Verhütung geeignet. Lassen Sie sich am besten in einem frauenärztlichen Beratungsgespräch erklären, welche Verhütungsmittel in Ihrem Fall empfehlenswert sind.